Vertaling oralcancerldv.org
Leeswijzer
De incidentie en mortaliteit van mondkanker is in verschillende delen van Europa gestegen. De vroege stadia van mondkanker zijn asymptomatisch. Bij grondige inspectie van de mondholte kan asymptomatische ziekte in een vroeg stadium worden vastgesteld en kunnen risicopatiënten geïdentificeerd worden. De meeste gevallen van mondkanker worden echter pas in een vergevorderd stadium vastgesteld vanwege vertraging in diagnose. De behandeling is dan complex (en duur) geworden en de resultaten zijn daarom beperkt.
Het Lifelong Learning Programme van de Europese Commissie financiert initiatieven waarbij samenwerkingsprojecten binnen de EU worden opgezet om innovatie te bevorderen en netwerken op te zetten die zich op belangrijke educatieve thema’s richten.
Een van deze initiatieven is de Leonardo da Vinci Partnerships waarin organisaties in het onderwijs en beroepsopleidingen samen met partners uit heel Europa samenwerken. Zij wisselen best practices uit en ontwikkelen materiaal om deskundigheid bij hun medewerkers te bevorderen.
De Leonardo da Vinci Partnerships heeft de website, www.oralcancerldv.org ontwikkeld voor mondzorgprofessionals en andere (eerstelijns) zorgprofessionals over belangrijke aspecten en vroegtijdige diagnose van mondkanker.
Aandacht wordt o.a. besteed aan de oorzaken van mondkanker en hoe de diagnose kan worden gesteld.
Het Fonds Mondgezondheid heeft het initiatief genomen een gedeelte van deze website te vertalen in het Nederlands en de inhoud op die wijze eenvoudig toegankelijk te maken voor mondzorgprofessionals en andere zorgverleners in Nederland.
De Nederlandse tekst heeft mede tot stand kunnen komen door de deskundigheid en inzet van
prof.dr. R. Koole (MKA-chirurg) die de originele Engelse tekst heeft bewerkt en heeft aan laten sluiten bij de Nederlandse situatie. Gepoogd is daarbij gangbare Nederlandse terminologie te gebruiken. Van deze bewerkte tekst is deze webpagina gemaakt. Na lezing en wellicht een tweede lezing van dit document is uw bewustwording met betrekking tot mondkanker aanzienlijk vergroot.
Hoewel aan de totstandkoming van dit document de uiterste zorg is besteed, aanvaarden de bewerkers van de tekst en het Fonds Mondgezondheid géén aansprakelijkheid voor eventuele fouten en onvolkomenheden in de tekst, noch voor de gevolgen hiervan.
De Nederlandse vertaling zal worden geplaatst op de website: www.oralcancerldv.org. Het Fonds Mondgezondheid heeft toestemming gekregen om de vertaling evenzeer te plaatsen op haar eigen website.
Alle rechten voorbehouden. Niets uit dit document mag worden verveelvoudigd, opgeslagen in een geautomatiseerd gegevensbestand, of openbaar gemaakt, in enige vorm of op enige wijze, hetzij elektronisch, mechanisch, door fotokopieën, opnamen, of enige andere manier zonder voorafgaande schriftelijke toestemming van het Fonds Mondgezondheid.
November 2016
Mondkanker
Preventie én vroegtijdige herkenning
De incidentie en mortaliteit van mondkanker is in verschillende delen van Europa gestegen. De vroege stadia van mondkanker zijn asymptomatisch. Bij grondige (systematische) visuele inspectie van de mondholte kan asymptomatische ziekte in een vroeg stadium worden vastgesteld en ook kunnen risicopatiënten geïdentificeerd worden. De meeste gevallen van mondkanker worden echter pas in een gevorderd stadium vastgesteld vanwege vertraging in diagnose. De behandeling is dan complex geworden en de resultaten zijn daarom beperkt.
De website oralcancerldv.org geeft informatie voor tandheelkundige zorgverleners in de eerste lijn over belangrijke aspecten van preventie en vroegtijdige diagnose van mondkanker.
Wist u dat ...
Mondkanker wereldwijd de op 7 na meest voorkomende maligniteit is en de lippen, tong en mondbodem kan aantasten.
Dit project is onderdeel van het Lifelong Learning Programme van de Europese Commissie dat ´mobiliteits´-initiatieven financiert. Daarmee worden samenwerkingsprojecten opgestart om innovatie te bevorderen en netwerken op te zetten die zich op belangrijke educatieve thema’s richten.
In de Leonardo da Vinci Partnerships werken organisaties in onderwijs en beroepsopleiding samen met partners uit heel Europa, wisselen best pactices uit, en ontwikkelen materiaal om deskundigheid bij hun medewerkers te bevorderen.
Mondkanker
Overzicht
Mondkanker is wereldwijd de op 7 na meest voorkomende maligniteit en tast de lippen, tong en mondbodem aan. De incidentie en mortaliteit van mondkanker stijgt in verschillende delen van Europa. De vroege stadia van mondkanker zijn asymptomatisch. Bij grondige (systematische) visuele inspectie van de mondholte kan asymptomatische ziekte in een vroeg stadium worden vastgesteld en kunnen risicopatiënten geïdentificeerd worden. De meeste gevallen van mondkanker worden echter pas in een laat stadium vastgesteld, als de behandeling complex is geworden en de resultaten beperkt zijn.
Epidemiologie
Kwaadaardige nieuwvormingen in en rond de mond behoren tot de zeven meest voorkomende vormen van kanker. In 2008 werden er wereldwijd bijna een half miljoen nieuwe gevallen van kanker van de mond en keel gemeld. De incidentie van mondkanker verschilt tussen de verschillende landen in de wereld met een factor 15. In de WHO European Region (EURO)-landen werden er 73.856 nieuwe gevallen van mondkanker gemeld (GLOBOCAN 2008 v1.2). In Nederland zijn er meer dan 1000 nieuwe gevallen van mondkanker per jaar (2015).
De incidentie van mondkanker neemt met de leeftijd toe, en de ziekte treedt meestal bij mensen van middelbare en hogere leeftijd op. In de afgelopen twee decennia is echter ook een verontrustend aantal van deze maligniteiten bij jongere volwassenen (jonger dan 45 jaar) vastgesteld.
De ziekte komt vaker voor bij mannen; de ratio man:vrouw is meer dan 2:1. Maar het verschil in de verhouding man:vrouw is afgenomen, omdat sinds de jaren 1960 steeds meer vrouwen zich blootstellen aan risicofactoren zoals tabak en alcohol.
Overleving
Laat vastgestelde kanker van de mond kent een hoge mortaliteit, de 5-jaarsoverleving voor mondkanker in verband gebracht met tabak en alcoholgebruik wordt geschat op ruwweg 50-60%. Er zijn weinig aanwijzingen dat de algemene overleving in de afgelopen decennia verbeterd is, behalve in centra die zich specialiseren in hoofd- en halskanker. Het is belangrijk om op te merken dat mond/keelholtekanker als gevolg van HPV een betere prognose heeft.
Hieronder staan recente gegevens (EUCAN, 2012) voor Europa over de incidentie en mortaliteit van lip-, mond- en keelkanker. Ga voor meer informatie naar de website van EUCAN.
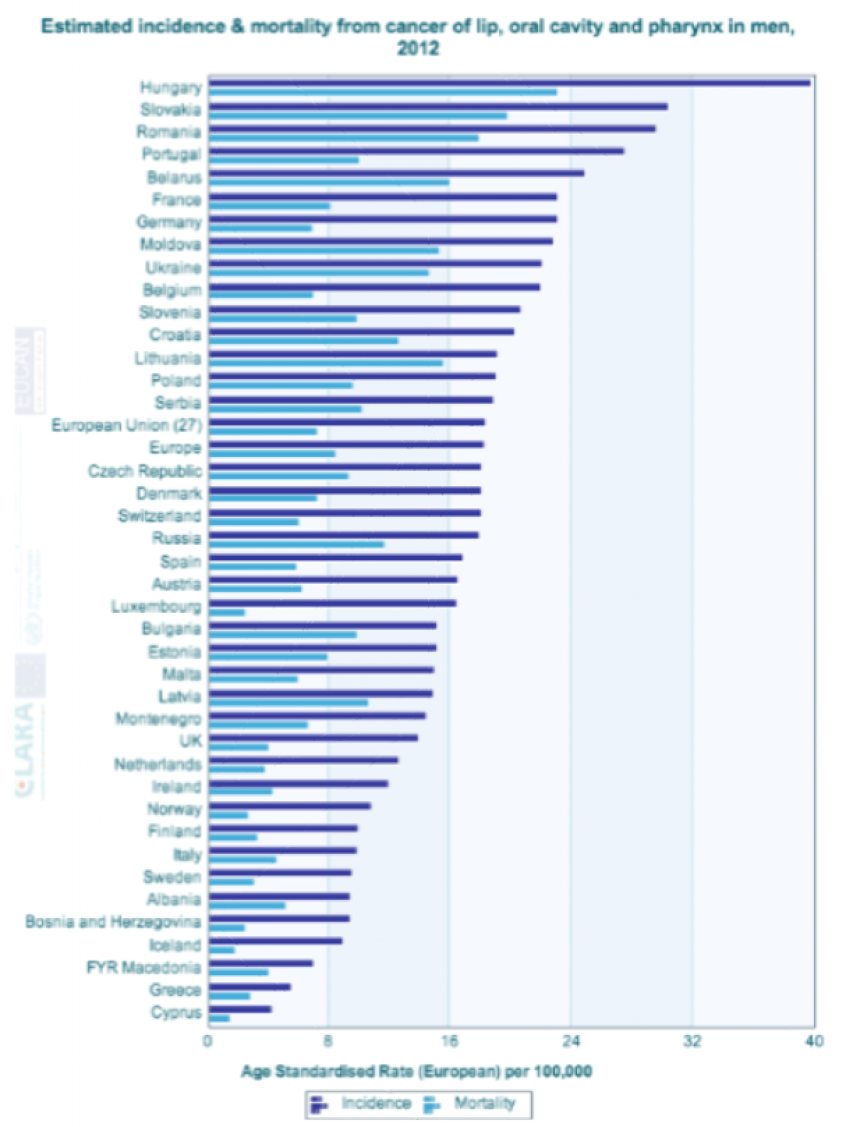
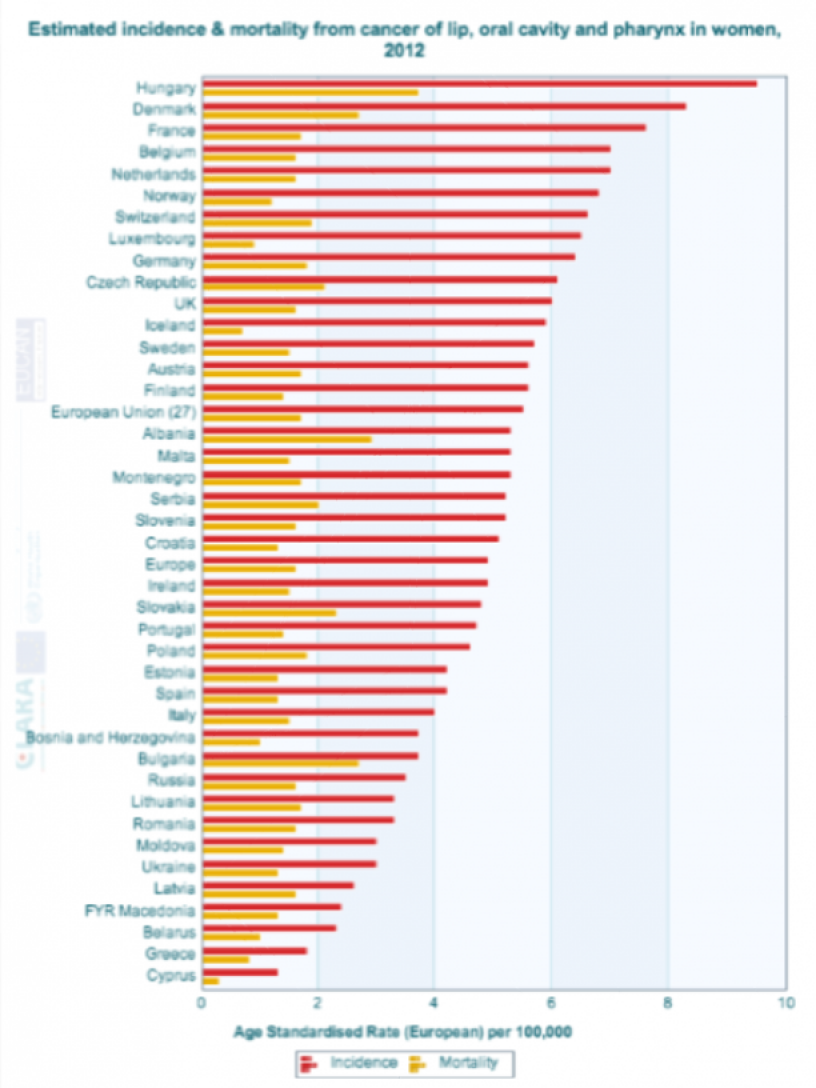
Mondkanker
Wat veroorzaakt mondkanker?
Oorzaken
De meeste gevallen van mondkanker zijn toe te schrijven aan risicofactoren in verband met de leefstijl. De belangrijkste factoren zijn gebruik van tabak en overmatig alcoholgebruik. In bepaalde gebieden in Azië is regelmatig gebruik van de arecanoot en betelpeper de belangrijkste oorzaak (figuren 1-3).
Bij jongere patiënten zijn deze risicofactoren ook relevant, echter (wat het onderzoek naar de etiologie bemoeilijkt (Llewleyn et al. 2001)) besmetting met humaan papillomavirus (HPV) komt als mogelijke oorzaak van kanker van de mond-keelholte(orofarynx) in deze leeftijdsgroep duidelijker naar voren.
Voedingsfactoren spelen een belangrijke rol; regelmatig eten van vers fruit en groenten zou beschermen tegen kanker en voorstadia daarvan.
Tabak
Gebruik van tabak (gerookt of anders geconsumeerd) is verreweg de belangrijkste risicofactor voor mondkanker. Meer dan 75% van de gevallen van mond- en keelkanker is direct toe te schrijven aan roken (én gebruik van alcohol). In Europa is het roken van sigaretten (figuur 1) de meest voorkomende risicofactor, waarbij gerolde (filterloze) sigaretten het hoogste risico geven. Rookloze tabaksproducten (pruimen) kunnen ook mond- en zelfs pancreaskanker veroorzaken (Warnakulasuriya, 2004).
Het risico op mondkanker neemt toe al naar gelang de hoeveelheid dagelijks geconsumeerde tabak en het aantal jaren gebruik.
Alle tabaksproducten zijn carcinogeen (IARC, 2012), er zijn geen aanwijzingen dat tabak anders consumeren dan roken, schadeloos is.

Alcohol
Overmatig gebruik van alcohol (>21 eenheden/week voor mannen; >14 eenheden/week voor vrouwen) is de op één na belangrijkste risicofactor (figuur 2). Alcohol werkt versterkend met tabak, waardoor de schade door de combinatie meer dan verdubbeld wordt.
Hoewel van ethanol zelf niet is aangetoond dat dit carcinogeen is, is acetaldehyde (een metaboliet van alcohol) wel schadelijk voor de mens. Alcohol kan door bacteriën in de mond worden afgebroken tot acetaldehyde.

Arecanoot
Van de combinatie van arecanoot met tabak (betelpeper genoemd) is al lang bekend dat deze in Zuid- en Zuidoost-Azië, de eilanden in de Stille Zuidzee en onder Aziatische migranten in Europa veel mondkanker veroorzaakt.
De arecanoot alleen (zonder tabak) kan carcinogeen zijn en lijkt verantwoordelijk te zijn voor de hoge incidentie van mondkanker in bepaalde landen, zoals Papoea-Nieuw-Guinea (in Melanesië), Guam (in Micronesië) en Taiwan, waar zij vaak zonder tabak wordt geconsumeerd. Het International Agency on Research for Cancer (IARC) heeft de arecanoot (figuur 3) onlangs als klasse 1-carcinogeen geclassificeerd. Arecanoot is de belangrijkste oorzaak van Oral Submucous Fibrosis, waarbij vaak (tot 7% na 10-15 jaar) maligne ontaarding naar mondkanker gezien wordt.

Voeding
Voeding is waarschijnlijk een belangrijke factor in het vóórkomen van kanker: een gezonde voeding heeft een beschermende werking (figuur 4). De antioxiderende vitamines A, C en E ruimen mogelijk mutagene vrije radicalen op uit beschadigde cellen. Deze vitaminen bevinden zich in rode, gele en groene verse vruchten en groenten, en daarom moeten mensen aangespoord worden om dagelijks ongeveer vijf porties van deze voedingsmiddelen te eten!

Humaan papillomavirus
Er wordt momenteel veel onderzoek gedaan naar de mogelijke rol van humaan papillomavirus (HPV, figuur 5) en het ontstaan van mond/keelkanker. Van de sterk oncogene HPV-types 16 en 18 is bekend dat ze belangrijk zijn bij de ontwikkeling van kanker in de baarmoederhals, en zij worden steeds vaker aangetroffen in de mond-keelholte (met name kanker van de tonsillen en orofarynx). Screening hierop kan een belangrijk onderdeel worden van de vroegtijdige opsporing van patiënten met deze aandoeningen met kans op kwaadaardige ontaarding (maligne transformatie).
Anti-HPV-vaccins zijn nu beschikbaar en beschermen tegen epitheelkanker van de baarmoederhals als deze in de vroege tienerjaren worden toegediend. Of deze vaccinaties ook effect hebben op het ontstaan van kanker in de mond-keelholte zal de toekomst uitwijzen.

Andere factoren
- De aanwezigheid van de zg. oral potentially malignant disorders (OPMDs)(Mondafwijkingen die potentieel kwaadaardig kunnen worden) zoals witte plaque (leukoplakie), rode plaque (erytroplakie), witte en rode plaque (erytroleukoplakie), orale lichen planus en submucous fibrosis wijzen zeker op een verhoogd risico op het krijgen van mondkanker bij een patiënt
- Iemand met leukoplakie heeft naar schatting een honderd maal hoger risico dan iemand met gezonde slijmvliezen. Voor erytroplakie is het risico nog veel hoger. Het is meestal gerechtvaardigd om riskante witte/rode plekken te verwijderen of een andere behandeling in te stellen. Verwijdering vermindert het risico op ontaarding in een maligniteit maar elimineert dat risico niet geheel, ook de lifestyle dient te worden gewijzigd. Deze OPMDs zijn namelijk het gevolg van dezelfde hierboven besproken riskante leefstijlfactoren; bij dergelijke patiënten is het veranderen van deze lifestyle dus nog belangrijker.
- Schimmelinfecties van de mondslijmvliezen kunnen ook een belangrijke rol spelen. Het is bekend dat orale keratose met gisten of hyfen van de schimmel Candida albicans een verhoogd risico op progressie naar maligniteit geven, het blijft echter een punt van wetenschappelijke discussie of dit oorzaak is of gevolg! Wanneer deze schimmels aangetroffen worden, moet passende schimmeldodende therapie (lokaal en/of systemisch) worden voorgeschreven teneinde de diagnostiek te verbeteren (door biopsie).
- Er zijn geen sterke aanwijzingen dat mondkanker familiair voorkomt, hoewel er enkele zeldzame erfelijke syndromen bekend zijn.
- Mensen met een slecht gebit, bijvoorbeeld scherpe randen van afgebroken tanden, gebitsontstekingen of microtrauma door een slecht passend kunstgebit hebben een iets verhoogd risico.
De beschikbare bewijzen zijn echter zwak, mogelijk is het een co-factor bij de lifestyle. Ontstekingen in de mond (commensale bacteriën) bij alcoholverslaafden kunnen de omzetting bevorderen van alcohol in acetaldehyde, een bekend carcinogeen - Immuunonderdrukkende behandelingen, bijvoorbeeld na een nier- of andere orgaantransplantatie, verhogen het risico op, door ultraviolet veroorzaakte kanker, van de huid en lippen. Er lijkt geen verhoogd risico te zijn op intraoraal plaveiselcelcarcinoom bij patiënten met hiv. Er zijn tot op heden geen aanwijzingen dat de kenmerkende zg. orale harige leukoplakie bij hiv/aidspatiënten maligne potentieel heeft. Maar andere neoplasmen, zoals kaposisarcoom en non-hodgkinlymfoom, komen bij hiv-seropositieve of aidspatiënten zeker vaker voor.
Mondkanker
Waarop letten?
Hoe is mondkanker vroegtijdig te herkennen?
Bij controle van de mondslijmvliezen kunnen veel verschillende slijmvliesaandoeningen worden aangetroffen, waarvan de meeste goedaardig zijn. Dat maakt het moeilijk om kanker of een mogelijk maligne aandoening vast te stellen en te onderscheiden van de goedaardige slijmvliesaandoeningen. Daarom dient de arts bekend te zijn met de klinische presentatie. Sommige pre-maligne laesies, die in de vroege stadia worden gezien, kunnen ten onrechte als goedaardig worden aangemerkt.
De belangrijkste aandoeningen die in dit deel worden besproken om de zorgverlener te ondersteunen bij een differentiële diagnose zijn:
- Kanker
- Mogelijk pre-maligne aandoeningen. Deze staan hieronder:
- Leukoplakie
- Erytroplakie
- Erytroleukoplakie
- Lichen planus
- Oral submucous fibrosis
- Discoïde lupus erythematosus
- Tertiaire syfilis
- Actinische keratose van de lip
Klinische presentaties
Klinische presentaties van kanker in de mondholte
Elke zweer in het slijmvlies (onderbreking van het oppervlak) die met passende therapie (bijvoorbeeld een oorzaak van wrijving wegnemen) niet binnen twee weken geneest en waarvoor geen andere diagnose te stellen is (bijvoorbeeld ernstige aften) moet worden beschouwd als verdacht voor een maligniteit, tenzij anders vastgesteld (biopt).
Een ander kenmerk dat op kanker duidt, is een exofytisch gezwel. Een teveel aan weefsel waarvoor geen lokale oorzaak kan worden aangewezen, moet als verdacht voor kanker worden beschouwd.
Vaak worden deze twee kenmerken samen aangetroffen: zweer en weefsel surplus.
Pijn (dieper in de slijmvliezen) kan een vroegtijdig symptoom zijn van een maligniteit, vooral in afwezigheid van erytheem en acute infectie van het omliggende gebied.
Klinische presentatie van mogelijk premaligne aandoeningen
Aandoeningen van de mondslijmvliezen die met de tijd kunnen voortschrijden naar kanker, maar ten tijde van de presentatie niet duidelijk maligne zijn, kunnen zich op verschillende manieren aandienen. Ze worden de Oral Potentially Malignant Disorders (OPMD)(mogelijk potentieel kwaadaardige aandoening) genoemd. De klinische tekenen kunnen minder duidelijk zijn dan die van vastgesteld carcinoom.
Kanker
Inleiding
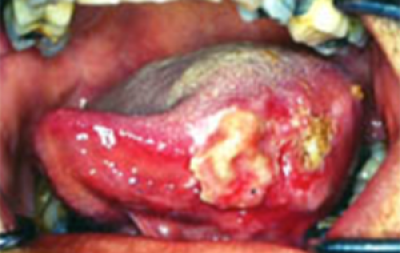
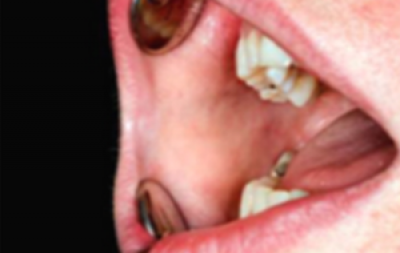
Mondkanker kan zich op verschillende manieren in de mond voor doen, de twee meest voorkomende vormen zijn als zweer of als gezwel.
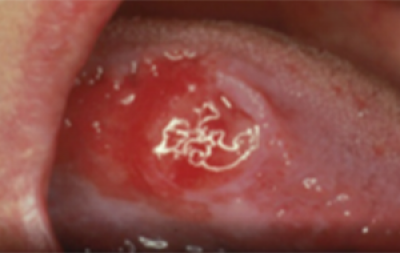
Zweer
Een zweer is een belangrijk teken voor een maligniteit, vooral als deze niet verdwijnt en niet op eenvoudige behandelingen reageert. Plaveiselcelcarcinomen hebben een ‘rolvormige rand’, zoals hier getoond (figuren 6 en 7).
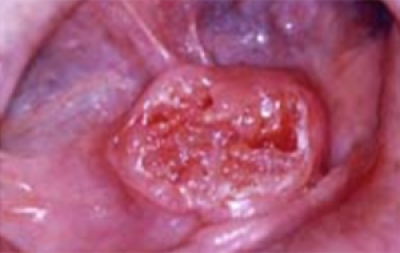
wangslijmvliezen met korrelige aanblik aan de basis en deels- bedekt door afscheiding.
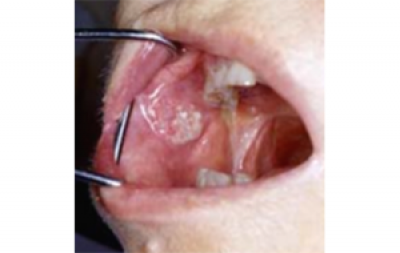
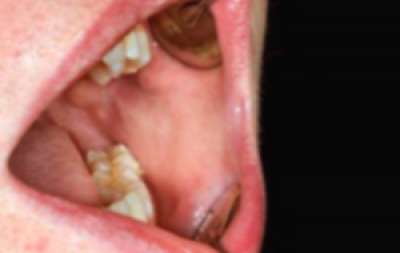
Gezwel
Een zwelling (weefsel surplus) die niet verklaard kan worden (bijvoorbeeld trauma aan gebit of door kunstgebit) moet ook als mogelijk verdacht voor kanker worden beschouwd, Het kan een exofytisch weefselgezwel zijn dat een knobbel veroorzaakt met een glad, lobvormig of geplooid oppervlak (figuur 8). Zwamvormige gezwellen komen voor, als gevolg van centrale necrose van een snel groeiende massa die sneller groeit dan de bloedvoorziening kan ondersteunen (figuur 9).
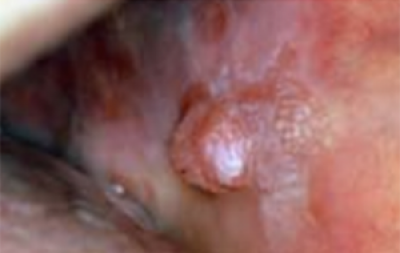
vlieszwelling met een gespikkeld aanzien vóór de tumor.
Verschijnselen bij onderzoek
Verharding (induratie) is het belangrijkste teken van maligniteit. Dit betekent dat de omliggende slijmvliezen of basis van de laesie stevig/hard is bij palpatie. Het is dus belangrijk dat alle gebieden met een zichtbare afwijking gepalpeerd worden om de aan- of afwezigheid van verharding uit te sluiten.
Fixatie: naarmate een kanker zich verspreidt, kunnen de slijmvliezen vast komen te zitten aan de onderliggende weefsels, met verlies van normale bewegelijkheid. De tong kan dan zijn bewegelijkheid verliezen of de mond kan niet geheel worden geopend.
Onverklaarde bewegelijkheid van tanden en kiezen
Onverklaarde bewegelijkheid van gebitselementen die geen verband houdt met een periodontale aandoening of het niet genezen van een tandkas na extractie moet met beeldvormende technieken worden onderzocht. Patiënten met onverklaarde pijn of paresthesie (veranderd gevoel) van de lip/tong zonder duidelijke oorzaak moeten ook naar een specialist worden verwezen.
Zo ook moeten slikstoornissen waarvoor geen diagnose gevonden kan worden, als verdacht worden aangemerkt.
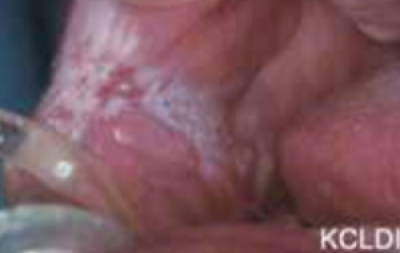
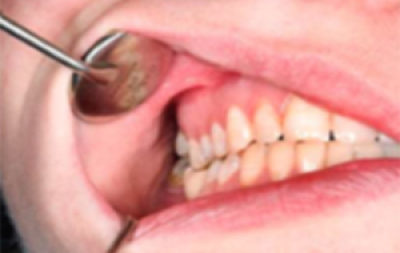
Witte en rode plekken
Sommige witte en rode plekken van de slijmvliezen (figuren 10 & 11) worden als mogelijk pre-maligne aandoeningen beschouwd (zie volgend deel). Soms kunnen ze de klinische presentatie van een maligniteit hebben. In een grote case series in de VS bleken 6% van de biopten van een simpele witte plek histologisch plaveiselcelcarcinoom Biopsie en onderzoek was dus aangewezen om maligniteit uit te sluiten. Met name rode plekken kunnen sterk verdacht zijn voor kanker, zelfs als deze zich voor het eerst aandienen, ook hier moet bij aanwezigheid van verharding, de verdenking op maligniteit toenemen.
Lymfeklieren
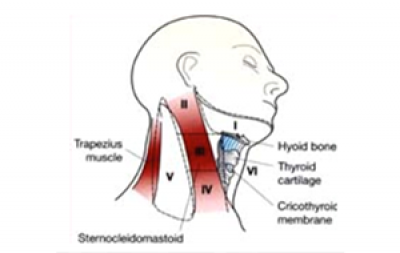
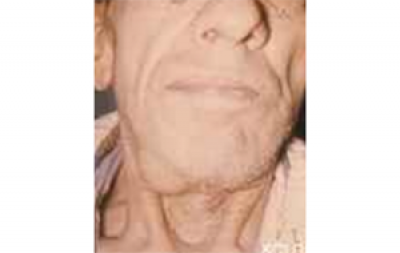
Lymfeklieren van het hoofd- halsgebied (figuur 12a) kunnen door tandartsen worden gepalpeerd als onderdeel van het klinisch onderzoek. Eén of meer opgezette lymfeklieren kunnen wijzen op metastase, vooral als deze hard is of vastzit aan de huid of diepere structuren (figuur 12b). De exacte lymfekliergroep die aangedaan kan zijn, hangt af van de locatie van de primaire kanker, maar het zijn vooral de submandibulaire, dan de bovenste, middelste en onderste diepe halsklieren die het meest bij maligne afwijkingen in de mond betrokken zijn; dit wordt vaak niveau I-IV genoemd, waarbij niveau V de achterste driehoek van de hals is (figuur 12a).
Hoe groter de opgezette lymfeklieren en het aantal betrokken kliergroepen, hoe ernstiger de prognose voor de patiënt. Hoe lager het niveau in de hals (niveau III-V), hoe uitgebreider de verspreiding (UICC 2002).
Witte en rode plekken
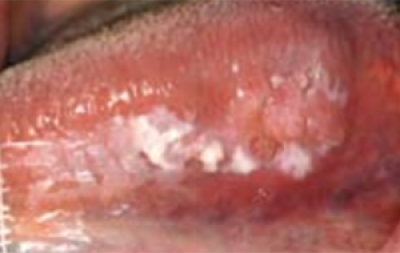
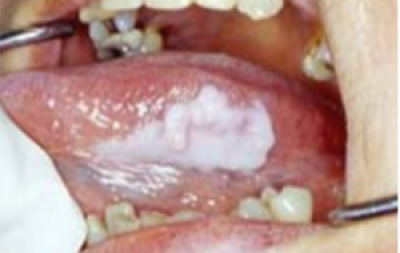
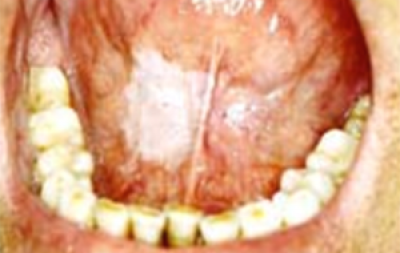
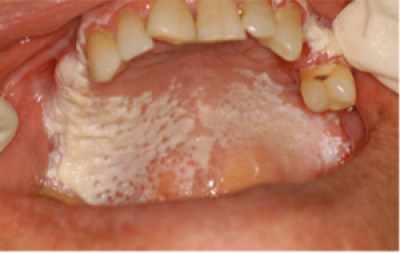
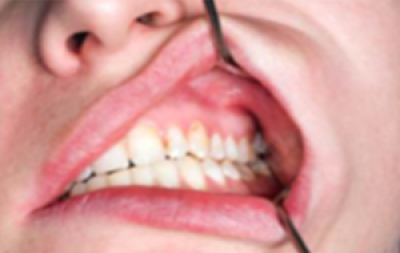
Leukoplakie
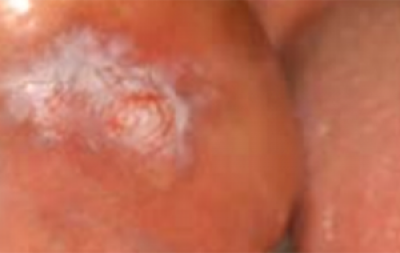
Leukoplakie (witte plaque/plak) (figuur 13) is de meest voorkomende OPMD (premaligne aandoening in de mond. . Tandartsen volgen over het algemeen de definitie van de WHO (1977) van leukoplakie: ‘Een witte plek die niet kan worden weggeveegd en klinisch of histologisch niet als een andere aandoening kan worden gekenmerkt’. Nu wordt aanbevolen de term te gebruiken als klinische omschrijving van een witte plek of plaque waarvoor geen andere diagnose gesteld kan worden, en histologisch bevestigd is dat andere mogelijke aandoeningen zijn uitgesloten. Een recentere definitie van de WHO Collaborating Centre for Oral Cancer (2005) stelt: ‘De term leukoplakie moet worden gebruikt om overwegend witte plekken met twijfelachtig risico aan te duiden, waarbij (andere) bekende ziektes of aandoeningen zijn uitgesloten die geen verhoogd risico op kanker geven’. Aanbevolen wordt de term leukoplakie te gebruiken als klinische diagnose op geleide van de bovenstaande definitie.
Biopsie van dergelijke afwijkingen kan essentieel zijn om een diagnose te stellen en de mate van epitheeldysplasie te schatten, wat enige waarde heeft voor het inschatten van het maligne potentieel (mate van ontaarding).
Een biopsie zal duidelijk maken of kanker al aanwezig is of niet. Histologisch onderzoek kan leiden tot de diagnose van een specifieke aandoening die zich kan aandienen als een witte plaque, zoals lichen planus, chronische candidiase, of lupus erythematosus.
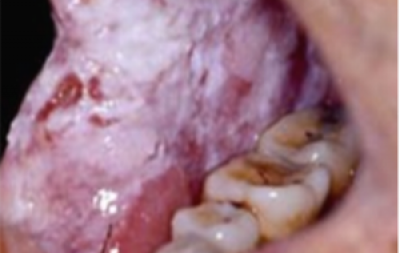
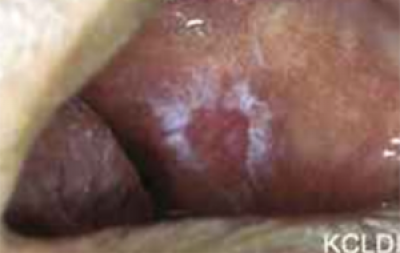
Leukoplakie dient zich aan als een overwegend witte (verhevenheid) van de slijmvliezen ergens in de mond (figuur 14). Het slijmvliesoppervlak kan glad zijn of gespleten zijn. In West-Europa zijn de mondbodem, zijkant of midden van de tong hoogrisicogebieden voor orale leukoplakie.
Een voorbeeld van idiopathische keratose (bij iemand die nog nooit gerookt heeft) die zich presenteert als homogene leukoplakie op de mondbodem en de onderzijde van de tong wordt getoond in figuur 15. Aangezien dit geen roker is, wordt dit beschouwd als een laesie met hoog risico.
Sommige leukoplakiën hebben een wit korrelig (nodulair) oppervlak. Ze worden vaak in verband gebracht met Candida albicans-infectie (figuur 16).
Warnakulasuriya et al (2007) hebben omschreven hoe de klinische diagnose orale leukoplakie gesteld kan worden.
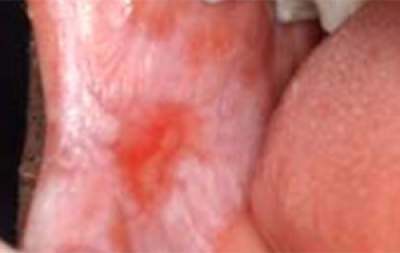
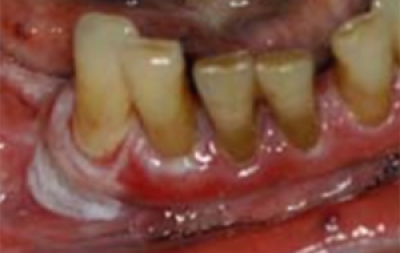
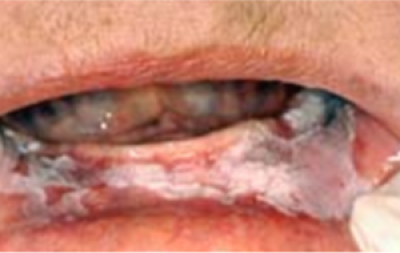
Erytroplakie (rode plaque/plak)
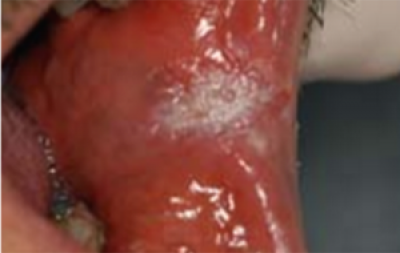
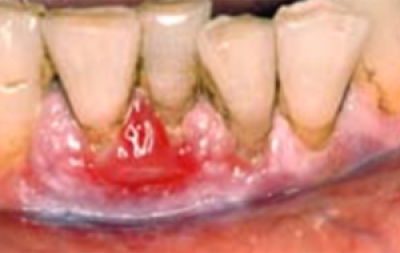
Erytroplakie dient zich aan als een goed gedefinieerde, vuurrode, fluweelachtige plek op de mondslijmvliezen die 0,1-0,2 mm in de omliggende mondslijmvliezen is verzonken. Hoewel sommige een glad oppervlak hebben, kunnen andere een korrelige aanblik hebben, met daarin witte of gele knobbels. Vaak heeft deze rode plek een duidelijk zichtbare rand. Erytroplakiën komen niet veel voor, zijn niet wijdverbreid en verschijnen gelokaliseerd. Over het algemeen zijn ze bij palpatie zacht, tenzij ze maligne worden. Veel voorkomende plaatsen zijn wangslijmvliezen, tandvlees en gehemelte. De tong is zelden door erytroplakie aangetast (figuur 18).
Erytroplakie heeft een hogere kans te ontaarden in een maligniteit dan leukoplakie. Histologisch zijn er veranderingen die variëren van matige/ernstige dysplasie tot micro-invasief plaveiselcelcarcinoom bij meer dan 50% van de ‘rode plekken’ die in specialistische centra worden gediagnosticeerd.
Erytroleukoplakie
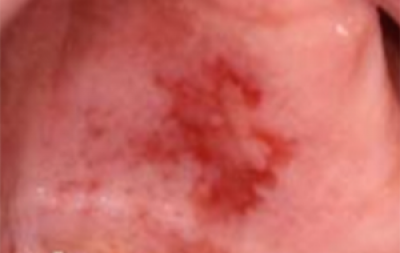
Erytroleukoplakie heeft gecombineerde rode én witte elementen in de plaque samen met een onregelmatige oppervlaktestructuur, en wordt het meest aangetroffen in de mondhoek (figuur 19). (Het is synoniem met, maar in een nieuwe WHO-classificatie (2007) in de plaats gekomen van de term gespikkelde leukoplakie).
Candida-geassocieerde leukoplakie
Een Candida-geassocieerde leukoplakie (figuur 16) is een hyperkeratotische laesie die aan het oppervlak geïnfecteerd is door een schimmel, meestal Candida albicans. De term kan alleen worden gebruikt na histologisch onderzoek. De meeste zogenoemde Candida-geassocieerde leukoplakiën zijn klinisch erytroleukoplakiën (gespikkeld; figuur 19).
Het gesteld, dat aanwezigheid van schimmels het langetermijnrisico op maligne transformatie verhoogt. Passende schimmeldodende therapie is daarom een belangrijk onderdeel van de behandeling van dergelijke gevallen. Hernieuwd histopathologisch onderzoek nà antischimmeltherapie is aangewezen ter uitsluiting of bevestiging van een plaveiselcelcarcinoom.
Verruceuze leukoplakie
Verruceuze leukoplakie is een witte plek met een wratachtig geplooid oppervlak (figuren 20a & 20b).
Proliferatieve verruceuze leukoplakie (figuur 21) is een witte plek met een wratachtig oppervlak. Bij deze aandoeningen zijn meerdere en wijdverbreide leukoplakiën aanwezig. Na verwijdering keren deze vaak terug. Een groot deel van de patiënten krijgt na diagnostisering van deze aandoening mondkanker.
Verruceuze hyperplasie
Een nieuw ziektebeeld met maligne potentieel die verruceuze hyperplasie wordt genoemd, is beschreven bij Aziatische kauwers van betelpeper. Dit zijn verhoogde plaques die witte of exofytische gezwellen zijn en die roze van kleur zijn.
Lichen planus
Lichen planus
Lichen planus dient zich aan als verdikte witte striae; de kenmerkende reticulaire structuur is te zien in figuren 22 en 23. De presentatie is tweezijdig. Op de bovenkant van de tong verschijnt lichen planus als witte plaques (figuur 24). Erythemateuze lichen planus verschijnt als atrofische, erosieve rode gebieden op de mondslijmvliezen. Als met name het tandvlees zijn aangetast, wordt het desquamatieve gingivitis genoemd.
De open laesies van lichen planus kunnen op de wangslijmvliezen of tongrand optreden en gaan vaak gepaard met omliggende keratotische striae.
Deze gebieden kunnen pijn en ongemak voor de patiënt veroorzaken, vooral bij contact met zuur of gekruid voedsel. De zogenaamde Ulceratieve lichen planus moet symptomatisch worden behandeld.
Lichen planus in welk vorm dan ook (reticulair, ulceratief of plaque-achtig) moet regelmatig worden gecontroleerd (minstens jaarlijks) omdat een klein deel van de patiënten mondkanker kan krijgen.
Recente bewijzen suggereren dat lichenoïde contactlaesies (in verband met gebitsrestoraties met amalgaam) ook een verhoogd risico op maligniteit met zich meebrengen.
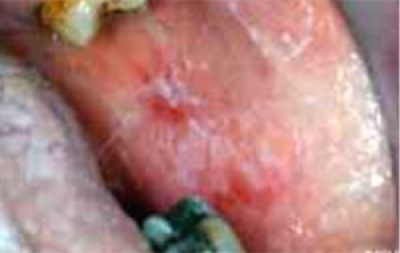
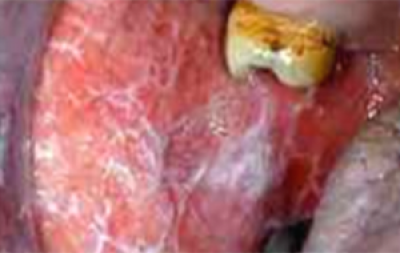
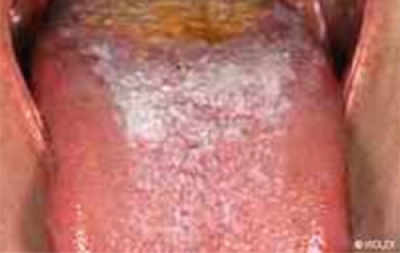
Oral submucous fibrosis (verharding van de weefsels onder het mondslijmvlies)
Oral submucous fibrosis
Oral submucous fibrosis (OSF) (figuur 25) presenteert zich als verlies van elasticiteit van de slijmvliezen, met fibreuze (vezelige) banden die het openen van de mond beperken. Vroegtijdige tekenen zijn verbleking en verstijving van de slijmvliezen en een leerachtig gevoel.
Een brandend gevoel in de mond of keel kan een vroegtijdig symptoom zijn. De tong verliest papillen, stevigheid en bewegelijkheid. Deze aandoening wordt alleen gezien bij Aziatische en Taiwanese patiënten die op de arecanoot kauwen, hetzij alleen of als onderdeel van deze ‘quad’ met of zonder tabak. De prevalentie van OSF neemt in de Aziatische en Chinese gemeenschappen toe vanwege de beschikbaarheid en het gebruik van betelpeper in commercieel verpakte, gevriesdroogde vorm (pan masala/gutkha).
Honderdduizenden mensen lijden wereldwijd aan deze aandoening, vooral in Zuid-Azië en in gebieden met immigranten uit dat gebied. Er bestaat een groot reservoir aan niet-ontdekte ziekte onder Aziatische populaties die arecaproducten kauwen. Onder de potentieel maligne orale aandoeningen heeft deze een van de hoogste frequenties van ontaarden in een kwaadaardige tumor.
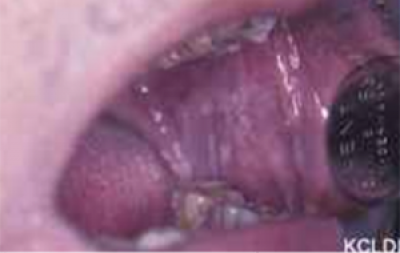
Discoïde lupus erythematosus
Discoïde lupus erythematosus
Discoïde lupus erythematosus van de mondslijmvliezen kan al of niet gepaard gaan met huidafwijkingen elders op het lichaam. Orale laesies verschijnen als een gebied met atrofie of erosie, omgeven door een witte keratotische hof (figuur 26). Vaak is het gebied pijnlijk. Dit is een weinig voorkomende aandoening maar als deze zich aandient, zijn meestal de wangslijmvliezen, gehemelte en lippen aangedaan. Biopsie van een representatief gebied is essentieel om de diagnose te bevestigen, samen met hematologisch onderzoek om systemische lupus erythematosus (SLE) uit te sluiten. De meeste patiënten zullen een verhoogde titer van het antinucleair antilichaam in hun serum hebben. Er is weinig kwantitatieve informatie over een risico op maligne ontaarding, maar wanneer kanker ontstaat, zijn vooral bij gevallen van DLE, de lippen aangedaan.
Syfilis
Syfilis
Syfilis wordt tegenwoordig nog weinig gezien, omdat de vroege stadia goed met antibiotica te behandelen zijn. Toch is syfilis nog steeds wereldwijd een veel voorkomende ziekte. De keratotische plaque van tertiaire syfilis verschijnt op de bovenkant van de tong en kan soms gepaard gaan met de ontwikkeling van mondkanker op deze plaats (figuur 27). Speciale onderzoeken om Treponema pallidum-organismen te detecteren en serologisch onderzoek zijn essentieel voor de diagnose.
Actinische keratose
Actinische keratose
Actinische keratose kan worden gekarakteriseerd door atrofie, erosie of witte of bruine korsten op de rand van de onderlip. Het wordt veroorzaakt door langdurige blootstelling aan ultraviolet licht, in zonlicht. Deze aandoening en lipkanker komen daarmee vaker voor bij mensen met vooral een blanke huid, die buiten werken, zoals vissers en boeren, bij personen die vaak langdurig buiten recreëren.
In Europa heeft deze aandoening een hoge prevalentie in Zuid-Spanje. Het vermijden van zonnebrand en chronische blootstelling door het dragen van breedgerande hoeden en gebruik van zonnebrandcrème met beschermingsfactor moet geadviseerd worden.
(De wereld ondergaat momenteel een epidemie van huidkanker, met name maligne melanoom als gevolg van te veel blootstelling aan de zon.)
Slijmvliesatrofie
Slijmvliesatrofie
Slijmvliesatrofie heeft vaak bleekheid als klinisch teken en kan gepaard gaan met maligne verandering in de mondholte en keel. De aandoening kan predisponeren voor candidiasis en verzwering van de mondslijmvliezen. Plummer-Vinson Syndroom is de combinatie van ijzerdeficiëntieanemie met dysfagie en glossitis. Lepeltjesnagels (koilonychia) kunnen worden gezien. Correctie van anemia ongeacht het type, en van andere eventuele voedingsdeficiënties , vormen een fundamenteel aspect van de behandeling.
Controles
Waarop letten tijdens controles?
Leukoplakiën en erytroplakiën met hoog risico in de mondholte zullen over het algemeen verwijderd worden (door chirurgie of laser) als onderdeel van de behandeling. Die afwijkingen met laag risico (lichte of geen dysplasie bij biopsie) worden zorgvuldig gevolgd. Tijdens het vervolgen is het belangrijk om te letten op eventuele nieuwe veranderingen zoals roodheid, verzwering of de ontwikkeling van exofytische gebieden. Voorbeelden van maligne veranderingen die in bestaande leukoplakiën tijdens controles zijn gezien, worden in figuur 28 en 29 getoond. Het is belangrijk om de controle-intervals zorgvuldig vast te stellen, al naar gelang het risico van het verval van de afwijking.
Mondkanker
Diagnose
Hoe is mondkanker te herkennen?
Een vroegtijdige diagnose van mondkanker ligt vooral bij het tandheelkundig team in de eerste lijn, maar patiënten met verschijnselen van mondkanker kunnen zich ook bij een huisarts aandienen en deze moeten zich echter bewust zijn van de anatomie, waaronder de normale structuren van de mondholte en afwijkingen, die op kanker kunnen wijzen, zich aandienen en presenteren.
Wij zullen nu de volgende zaken bespreken:
- Grondig onderzoek van de zachte weefsels in de mond
- De rol van zorgverleners in de eerste lijn
- Detectiesystemen gebruiken om vroegtijdige herkenning te bevorderen
- Biopsie verrichten om de diagnose te bevestigen
Systematisch onderzoek
Grondig systematisch onderzoek van alle zachte weefsels in de mond
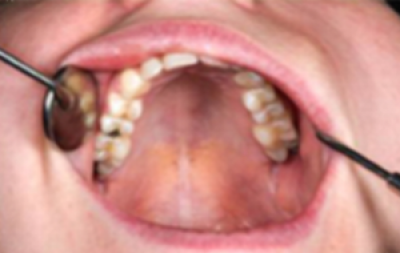
Een tandarts dient zijn of haar patiënten bij elk bezoek grondig en systematisch te onderzoeken. Dit kan ook palpatie van de hals inhouden, maar zeker een visueel onderzoek van de mondslijmvliezen. Hier wordt een routine onderzoek getoond dat compleet en effectief is en niet langer dan drie minuten hoeft te duren (figuren 30-39).
Controle van de mondslijmvliezen is het effectiefst als een systematische onderzoeksprocedure wordt gevolgd. Het hier beschreven systeem is snel en gemakkelijk. Het risico op overslaan van mondslijmvliezen waar zich een asymptomatische risicolaesie kan bevinden, is minimaal.
Met ervaring is de benodigde tijd voor een standaard mondslijmvliezenonderzoek zelfs minder dan drie minuten.
Het onderzoek moet beginnen met een algemene beoordeling van het welzijn van de patiënt als deze de spreekkamer binnenloopt. Als de patiënt een kunstgebit draagt, vraag hem of haar dit dan uit te doen en in een bakje te leggen na de anamnese.
Observeer het gezicht op asymmetrie, zwellingen, huidvlekken, moedervlekken en pigmentatie.
Voor het terugtrekken van de weefsels heeft het gebruik van twee mondspiegels de voorkeur. De tong wordt met een stukje gaas opzij gehouden. Deze visuele inspectie moet worden aangevuld door palpatie van verdachte gebieden met een gehandschoende vinger.
Palpeer eventueel de lymfeklieren van het gezicht en de bovenste driehoek (submandibulair en submentale loge) (figuur 30).
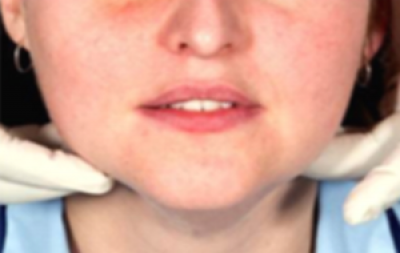
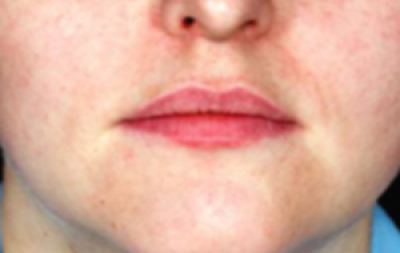
Onderzoek de lipranden en mondhoeken, let op veranderingen in kleur en structuur (figuur 31).
Onderzoek de labiale slijmvliezen en sulcus met de mond half open (figuren 32a en 32b).
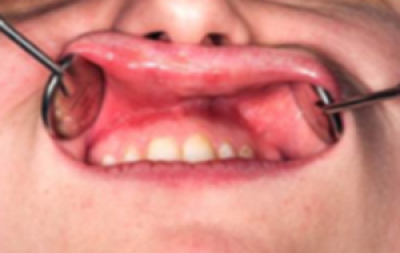
Trek met de mond wijd open de wang aan één zijde terug en onderzoek de kleur en structuur van de wangslijmvliezen (figuren 33a en 33b). Herhaal dit voor de andere zijde van de mond.
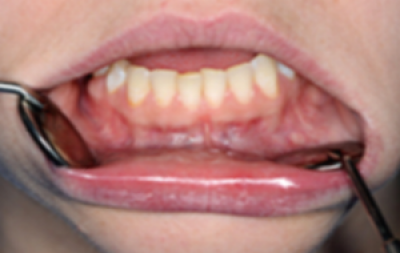
Observeer dan met de mond half open de omslagplooien van onder- én bovenkaak(figuren 34a en 34b). Herhaal dit voor de andere zijde van de mond.
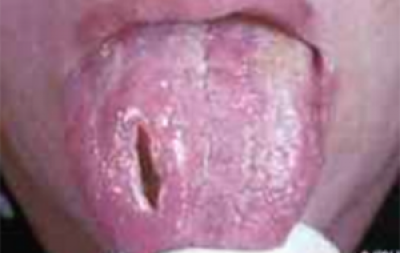
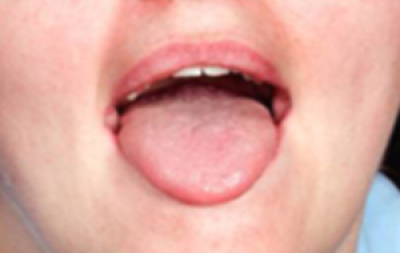
Inspecteer de tong in rust en uitgestoken (figuur 35). Let op afwijkingen in kleur, structuur, verdeling van papillen, symmetrie of bewegelijkheid.
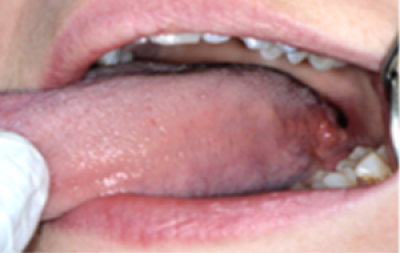
Houd voor een betere inspectie van de zijranden de punt van de tong met een gaasje vast en beweeg deze naar de ene zijde, waarbij de wang naar de andere zijde wordt getrokken (figuren 36a en 36b). Herhaal dit voor de andere zijde van de tong.
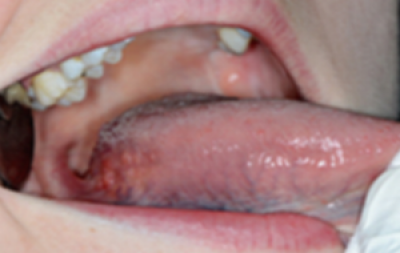
Onderzoek de mondbodem en onderkant van de tong met de punt van de tong naar het gehemelte opgestoken (figuur 37).
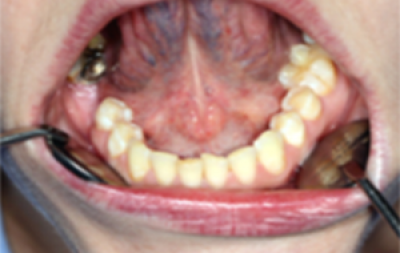
Druk de tong in en inspecteer het harde en zachte gehemelte (figuur 38).
Laat de patiënt “Aa” zeggen en onderzoek de gehemeltebogen, tonsillen, huig en mond-keelholte (figuur 39).
Palpeer tot slot alle afwijkende gebieden die u bij uw visueel onderzoek heeft opgemerkt.
Als er bij visueel onderzoek een slijmvliesaandoening in de mond wordt aangetroffen, is het essentieel dat het onderzoek wordt uitgebreid met palpatie van het desbetreffende gebied.
Als de zorgverlener bij palpatie een abnormale weefselverharding voelt, wordt dit ‘induratie’ genoemd. Dit is een essentieel teken van een maligniteit. Samen met de opgemerkte visuele kenmerken (knobbel, zweer of roodheid) wijst de aanwezigheid van verharding op een redelijke verdenking dat het desbetreffende gebied met spoed nader onderzocht moet worden. Als een kwaadaardige afwijking wordt vermoed, dienen de regionale lymfeklieren te worden gepalpeerd.
De bevindingen moeten in het dossier/EPD worden opgeschreven en de verdachte gebieden op een mondoverzicht aangegeven.
Na dit klinisch onderzoek moet de arts/tandarts een afspraak op korte termijn (Doorgaans kan dit binnen de gestelde korte termijn op een afdeling MKA van een ziekenhuis.
Een biopsie vereist veel vaardigheid. Een tandarts doet er verstandig aan de patiënt hiervoor naar een MKA- specialist te verwijzen

Rol eerste lijns – tandheelkundig team
Vroegtijdige herkenning: rol tandheelkundig team
Zoals in de vorige delen is gezien, berust de preventie én vroegtijdige diagnose van mondkanker voornamelijk bij zorgverleners in de tandheelkunde:
- Tandartsen spelen een belangrijke rol bij vroegtijdige herkenning door screening van patiënten die op consult komen en bij geplande screening van populaties met hoog risico.
- Artsen kunnen personen met hoog risico (rokers en zware alcohol drinkers, zie oorzaken) gericht benaderen en hun de instructie geven zich regelmatig door een tandarts te laten controleren.
- Mondhygiënisten moeten alle verdachte laesies die zij tijdens consulten opmerken onder de aandacht brengen van de verantwoordelijke tandartsen.
- Receptionisten in tandartspraktijken kunnen helpen om onrust weg te nemen bij hen die om hun mening vragen en hen aansporen om de tandarts te consulteren.
- Apothekers moeten mensen die vrij verkrijgbare middelen komen halen voor een mondzweer die na twee weken nog niet weg is, aanmoedigen om nu hun huisarts of tandarts ernaar te laten kijken.
Biopsie
Biopsie
Een diagnostische biopsie is geïndiceerd voor alle slijmvlieslaesies die verdacht zijn voor kanker, vooral een zweer of gezwel welke na eliminatie van lokale factoren na 2-3 weken nog niet verdwenen is.
Er zijn verschillende biopsietechnieken beschikbaar; de keuze daaruit wordt gemaakt op basis van grootte en locatie van het gezwel en de ervaring van de chirurg. Incisionele biopsie verdient de voorkeur en excisionele biopsie is alleen geïndiceerd voor kleine, oppervlakkige gezwellen (
Op basis van een biopt kan histologische gradering plaatsvinden.
Een biopsie van een witte of rode plek stelt de patholoog in staat om een vroegtijdige maligniteit uit te sluiten, en als dysplasie aanwezig is om deze te graderen.
Hoe verwijzen?
Richtlijnen voor verwijzing
Als bij klinisch onderzoek verdenking rijst op een slijmvliesaandoening, vooral als kanker wordt vermoed, moet de patiënt worden verwezen naar een specialist MKA-chirurgie . Om in dit stadium onrust weg te nemen, moet de tandarts in voorzichtige bewoordingen omschrijven wat hij/zij heeft waargenomen, en uitleggen dat het goed zou zijn om een mening aan een specialist te vragen.
Als kanker wordt vermoed, moet de verwijzing worden aangemerkt als spoedeisend, zodat het ziekenhuis er voorrang aan kan geven. In Nederland worden dergelijke verwijzingen uit de 2e lijn op een ‘twee dagen wachten-programma’ geplaatst zodat de wachttijd voor een consult bij een specialist in de MKA minder is dan 2-3 dagen bedraagt.
Mondkanker
Een tandarts of huisarts kan mondkanker vermoeden als een nieuwe zweer of gezwel (zonder aanwijsbare oorzaak) niet binnen 2-3 weken is genezen of niet heeft gereageerd op eenvoudige behandeling. De volledige lijst met aandoeningen die met spoed door een tandarts verwezen moeten worden, zijn:
De eerste drie afwijkingen worden als de belangrijkste tekenen van mondkanker beschouwd.
- Zweer in de mondslijmvliezen die meer dan 2-3 weken aanhoudt
- Zwelling in de mond die meer dan 2-3 weken aanhoudt
- Rode of rode/witte plekken op de mondslijmvliezen
- Onverklaarde bewegelijkheid van gebitselementen die niet met een parodontale aandoening samenhangt
- Tandkas die om onverklaarbare redenen niet geneest
- Oorpijn zonder aanwijzingen van een gelokaliseerde ooraandoening
- Knobbels in de nek die niet verdwijnen (die er al meer dan 3 weken zijn)
Orale potentieel maligne aandoeningen (OPMD) die na onderzoek van de slijmvliezen naar een specialist moeten worden verwezen, zijn:
- Leukoplakie
- Erytroplakie
- Erytroleukoplakie
- Submucous fibrosis
- Lichen planus
- Discoïde lupus erythematosus
- Actinische keratose van de lippen
Van deze presentaties moeten erytroplakie en erytroleukoplakie (rode en rode/witte plekken) met spoed worden doorverwezen (zie boven) omdat sommige ervan al maligne kunnen zijn geworden.
De verwijzende (tand)arts moet de patiënt informeren dat bij een bezoek aan het ziekenhuis er onder plaatselijke verdoving een klein stukje weefsel kan worden verwijderd, biopsie genoemd,. In de verwijzingsbrief moet de waarneming duidelijk worden omschreven, zo mogelijk vergezeld van een foto en een mondkaart waarop de plek staat aangegeven.
Gegevens die in een verwijzingsbrief moeten worden opgenomen, zijn:
| Standaardverwijzing | |
| Gegevens patiënt | Naam, geboortedatum, leeftijd en geslacht Adres en telefoonnummer |
| Sociale voorgeschiedenis | Risicofactoren: tabak/alcohol (frequentie, type, gebruiksduur) |
| Medische voorgeschiedenis | Medische aandoeningen / regelmatig gebruikte geneesmiddelen / voorgeschiedenis van kanker |
| Voorgeschiedenis van klacht | Duur en eventuele symptomen |
| Omschrijving* | Plaats en omvang Één of meerdere Gezwel of zweer Wit/rood/wit & rood; gespikkeld Plat, knobbelig, geplooid |
| Prioriteit | Routine, direct, spoedeisend (2w) |
| Contactpersonen | Adres, telefoon van: |
| Huisarts | |
| Uw praktijk | |
| Eventuele bijlagen bij de verwijzing | Foto, mondkaart met aanduiding, röntgenfoto’s |
| Datum consult | |
* Artsen gebruiken vaak het woord ‘laesie’ om opgemerkte klinische bevindingen aan te duiden. Het is aan te bevelen de term ‘laesie’ niet te gebruiken voor klinische bevindingen. Het is het beste om wat is waargenomen te omschrijven aan de hand van de kenmerken in de rechterkolom.
Mondkanker
Samenvatting
Risicofactoren
De meeste gevallen van mondkanker zijn toe te schrijven aan bepaalde riskante leefstijlfactoren. De belangrijkste zijn gebruik van tabak en overmatig alcoholgebruik. Sigaretten roken is de meest voorkomende risicofactor in Europa, hoewel elke vorm van tabaksgebruik een verhoogd risico met zich meebrengt. De stijgende tendens van tongkanker bij jonge mannen die eerder in bepaalde EU-landen is opgemerkt (zoals Denemarken, UK-Schotland) houdt mogelijk verband met een sterke toename van het alcoholgebruik.
Voor sommige populaties in Azië (en migranten daaruit) is regelmatig gebruik van de arecanoot (betelpeper) relevant.
Voor diegenen die geen tabak of alcohol gebruiken (tot 25% van de gevallen bij jongeren) kan humaan papillomavirus (HPV)-infectie een belangrijke risicofactor zijn.
Een gezonde voeding kan een mate van bescherming geven tegen mondkanker. Verse geel-groene groenten en fruit zijn voedingsmiddelen die een gunstig effect uitoefenen. Ze werken als antioxidant.


